MENU DI PAGINA
Liste di attesa
In questa sezione sono disponibili le informazioni riguardanti la gestione delle liste di attesa e i percorsi di tutela, ossia le azioni volte ad agevolare il rispetto dei tempi di erogazione delle prestazioni assistenziali, secondo il Piano Regionale per il Governo delle Liste di Attesa (PRGLA) 2019-2021.
Normativa di riferimento
Piano Nazionale di Governo delle Liste di Attesa (PNGLA) 2019–2021
Piano Regionale di Governo delle Liste di Attesa (PRGLA) approvato con DCA 302/2019
Modalità di prenotazione
Le prestazioni specialistiche di primo accesso possono essere prenotate tramite i canali regionali indicati su: https://www.salutelazio.it
In alternativa, è possibile consultare la pagina dedicata sul sito IFO:
Liste e Tempi di Attesa delle Prestazioni
I criteri per la formazione delle liste di attesa sono regolate dal Piano Regionale di Governo delle Liste di Attesa attualmente vigente.
In considerazione della specifica missione degli Istituti Fisioterapici Ospitalieri (IFO), che comprendono l’Istituto Nazionale Tumori Regina Elena e l’Istituto Dermatologico San Gallicano, orientata rispettivamente alla diagnosi e alla cura delle patologie oncologiche e dermatologiche, i tempi di attesa oggetto di monitoraggio e gestione sono riferiti principalmente alla fase di presa in carico iniziale dei pazienti. Tale fase si concretizza nei tempi necessari per l’accesso alle prime visite oncologiche, dermatologiche, ematologiche e alle prestazioni delle specialità chirurgiche correlate. Gli ulteriori approfondimenti diagnostici, anche di tipo strumentale, nonché i percorsi terapeutici successivi, sono invece inseriti in percorsi assistenziali interni, con prenotazioni gestite direttamente dai medici specialisti degli IFO e realizzate prevalentemente in regime di Day Service, al fine di garantire una presa in carico integrata, tempestiva e coordinata del paziente.
Quest’ultima modalità di assistenza ambulatoriale (Day Service) consiste nel trattamento, entro tempi determinati, in alternativa al ricovero diurno od ordinario, di problemi sanitari complessi, tramite la presa in carico degli stessi da parte di un medico specialista referente, che pianifica il successivo processo assistenziale ambulatoriale. Nell’ambito del Day Service, ove previsti dalla Regione, possono essere erogati Pacchetti Ambulatoriali Complessi (PAC), consistenti in un insieme di prestazioni ambulatoriali multidisciplinari ed integrate, volte alla gestione dello stesso problema sanitario complesso, diagnostico o terapeutico, che viene erogato in un arco temporale ristretto, a fronte dell’emissione di un’unica prescrizione e corresponsione di un unico ticket per l’attivazione del PAC.
Al fine di agevolare e rendere più efficiente la presa in carico dei pazienti afferenti agli ambulatori dedicati ai controlli, sono stati strutturati specifici percorsi assistenziali differenziati per ambito clinico, in particolare:
- percorso oncologico;
- percorso chirurgico;
- percorso dermatologico.
Tali percorsi sono supportati dalla presenza di postazioni del sistema ReCUP, che consentono ai pazienti, immediatamente dopo l’espletamento della visita specialistica, di procedere alla prenotazione di tutte le prestazioni diagnostiche e di controllo prescritte nel corso della stessa, favorendo così la continuità assistenziale e la tempestiva programmazione degli approfondimenti necessari.
A integrazione di tali percorsi, è stato attivato uno sportello di “Help Desk” con funzione di supporto organizzativo, volto a garantire una gestione più flessibile ed efficace delle agende. Tale organizzazione interviene in particolare nei casi in cui non sia possibile individuare una disponibilità immediata per le prestazioni richieste, provvedendo alla ricollocazione dei pazienti entro i tempi indicati dal corretto percorso clinico-assistenziale in eventuali slot che si rendano successivamente disponibili, anche mediante attività di recall.
Inoltre, con particolare riferimento ai controlli di lungo termine e alle prestazioni strumentali, l’Help Desk favorisce l’accesso a disponibilità presenti presso altre strutture del Servizio Sanitario Regionale, attraverso l’utilizzo della funzione Cross-Ente e previo consenso degli interessati, anche nelle agende delle Aziende Sanitarie Locali di riferimento, tra cui l’ASL Roma 2.
Nel caso in cui i tempi di attesa relativi a visite o prestazioni considerate critiche risultino eccedere gli standard previsti, vengono prese in considerazione eventuali misure di incremento dell’offerta.
Si evidenzia, inoltre, che la quasi totalità delle agende relative alle prime visite e alle prestazioni erogate dagli Istituti è resa disponibile e prenotabile tramite il sistema ReCUP, fatta eccezione per alcune agende specificamente dedicate alla presa in carico complessiva del paziente in determinate discipline specialistiche.
Tale configurazione consente il monitoraggio continuo dei tempi di attesa, in particolare per le prime visite e per le prestazioni a maggiore criticità, attraverso i sistemi informativi regionali, che attualmente aggregano tali dati a quelli delle Aziende Sanitarie Locali di afferenza, nell’ambito degli standard di garanzia, tra cui quelli dell’ASL Roma 2 territorialmente competente. Si sottolinea, infine, come il bacino di utenza degli Istituti non si limiti al territorio della ASL di riferimento, ma si estenda in maniera significativa anche a livello extra-aziendale, extra-provinciale ed extra-regionale.
Percorsi di tutela
Nell’ambito degli IFO, gli ambiti di garanzia si inseriscono nel sistema regionale dei percorsi di tutela attivati dalla Regione Lazio, finalizzati ad assicurare ai cittadini l’accesso tempestivo alle prestazioni sanitarie nel rispetto delle priorità cliniche indicate in prescrizione. In tale contesto, il “Percorso di garanzia” rappresenta uno strumento organizzativo e informatizzato che consente di uniformare le procedure di accesso alle prestazioni specialistiche, in attuazione anche del Decreto-Legge n. 73/2024, prevedendo, su richiesta del cittadino, l’inserimento in un canale dedicato volto a garantire l’erogazione della prestazione entro i tempi stabiliti e all’interno dell’ambito territoriale di riferimento.
Il sistema si applica alle prescrizioni caratterizzate da specifiche classi di priorità clinica, in particolare quelle contrassegnate come breve e differibile, per le quali sono fissati tempi massimi di erogazione definiti rispettivamente in dieci giorni e, per le prestazioni differibili, in trenta giorni per le visite e sessanta giorni per le prestazioni diagnostiche strumentali. Attraverso l’attivazione del cosiddetto “pass di garanzia”, le Aziende Sanitarie Locali, tra cui l’ASL Roma 2, assumono l’impegno di individuare una soluzione organizzativa idonea a garantire l’esecuzione della prestazione entro i tempi previsti, anche ricorrendo a disponibilità presenti in altre strutture del Servizio Sanitario Regionale.
Nel caso degli IFO, i tempi di attesa delle prestazioni prenotabili tramite il sistema ReCUP vengono monitorati e ricondotti agli ambiti di garanzia della ASL di afferenza, con particolare riferimento all’ASL Roma 2, consentendo così una valutazione integrata delle performance e il rispetto degli standard regionali. Per ulteriori approfondimenti sulle modalità di funzionamento e attivazione del Percorso di garanzia è possibile consultare il portale regionale Salute Lazio (https://www.salutelazio.it/il-percorso-di-garanzia-nella-regione-lazio).
Presso gli IFO è inoltre attivo un servizio di assistenza avanzata e personalizzata rivolto primariamente a persone con disabilità intellettiva e neuromotoria per facilitare il loro accesso alle cure.
Il Servizio TOBIA (Team Operativo per i Bisogni Individuali Assistenziali) è un modello di assistenza personalizzata che facilita l’accesso alle cure per persone con disabilità, in particolare pazienti oncologici con gravi difficoltà intellettive, motorie o relazionali.
Il servizio è rivolto a pazienti adulti e può essere attivato da familiari, tutori, medici di medicina generale e servizi territoriali. Non è previsto per pazienti con demenza o Alzheimer, per i quali esistono percorsi dedicati.
Dopo il primo contatto, il paziente viene preso in carico da un team multidisciplinare coordinato da un case manager, che organizza e segue l’intero percorso diagnostico e terapeutico. Il servizio coinvolge diverse figure professionali (oncologi, chirurghi, anestesisti, psicologi, infermieri specialisti e altri specialisti) per garantire un’assistenza completa e coordinata.
Per informazioni e accesso al servizio: https://www.ifo.it/come-fare-per/servizio-tobia/
Monitoraggio prestazioni ambulatoriali
La Regione Lazio definisce le priorità cliniche e i tempi massimi di erogazione delle prestazioni di Primo Accesso, ossia prime visite e prime prestazioni diagnostico-terapeutiche.
https://www.salutelazio.it/assistenza-specialistica-ambulatoriale
Il sistema di rilevazione dei tempi di attesa (TDA) monitora quotidianamente le percentuali di prestazioni ambulatoriali prenotate entro i tempi previsti dalla normativa vigente.
Il monitoraggio si effettua solo sulle prestazioni di primo accesso, per le quali è garantito.
L’indice TDA (prestazioni erogate nei tempi previsti) è consultabile in tempo reale sul portale regionale:
https://salutelazio.it/monitoraggio-tempi-di-attesa
Per i dati di monitoraggio aggiornati:
https://www.salutelazio.it/monitoraggio-tempi-di-attesa-dati
Il monitoraggio si effettua solo sulle prestazioni di primo accesso, per le quali è garantito il rispetto delle priorità indicate dal medico.
Monitoraggio tempi di ricovero
Anche per i ricoveri programmati, gli IFO garantiscono il monitoraggio dei tempi di attesa nel rispetto delle indicazioni regionali.
Le liste di attesa per i ricoveri sono gestite sulla base della priorità clinica definita dallo specialista al momento dell’indicazione al ricovero. La programmazione degli interventi tiene conto delle condizioni del paziente, dell’appropriatezza clinica e dell’organizzazione delle attività chirurgiche.
I tempi di attesa vengono costantemente monitorati attraverso i sistemi informativi aziendali e regionali, con l’obiettivo di assicurare equità di accesso, trasparenza e rispetto delle priorità.
Le patologie oggetto di monitoraggio richieste dal PNGLA (2019-2021) sono le seguenti:
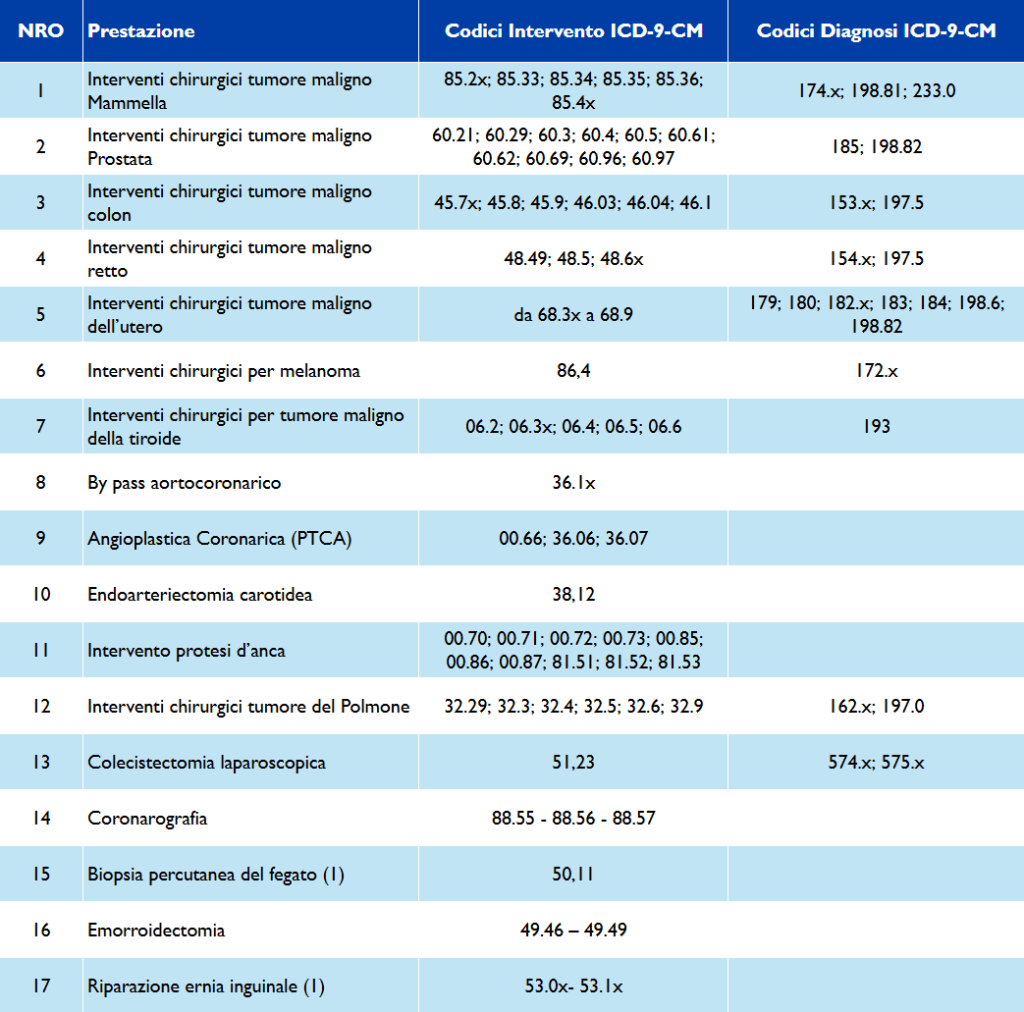
Per garantire trasparenza e controllo dei tempi di attesa dei ricoveri programmati, vengono utilizzati specifici indicatori che permettono di valutare il rispetto delle priorità cliniche e dei tempi previsti.
La Classe di priorità (C.P.) indica il livello di urgenza assegnato al paziente dallo specialista. A ciascuna classe è associato un Tempo di attesa (T.A.), che rappresenta il tempo massimo entro cui l’intervento dovrebbe essere eseguito.
La Media giorni misura il tempo medio effettivamente trascorso tra l’inserimento in lista di attesa e l’intervento chirurgico. Questo dato consente di confrontare i tempi reali con quelli previsti.
La percentuale di tempo effettivo esprime il rapporto tra il tempo medio osservato e il tempo massimo previsto per la classe di priorità, offrendo un’indicazione sintetica del rispetto degli standard.
Il numero di casi rappresenta il totale degli interventi eseguiti nel periodo considerato, mentre il dato di out range indica quanti di questi sono stati effettuati oltre il tempo massimo previsto.
Infine, la percentuale di interventi nei tempi previsti misura la quota di prestazioni erogate entro i limiti stabiliti, rappresentando un indicatore diretto della capacità di garantire il rispetto delle priorità cliniche.
Si riportano di seguito i report dei monitoraggi ex-ante:
2025 : REPORT I SEMESTRE 2025 pdf
2025: REPORT II SEMESTRE 2025 pdf





